付志刚医生的科普号
- 精选 肝硬化、门脉血栓合并消化道大出血的TIPS介入治疗
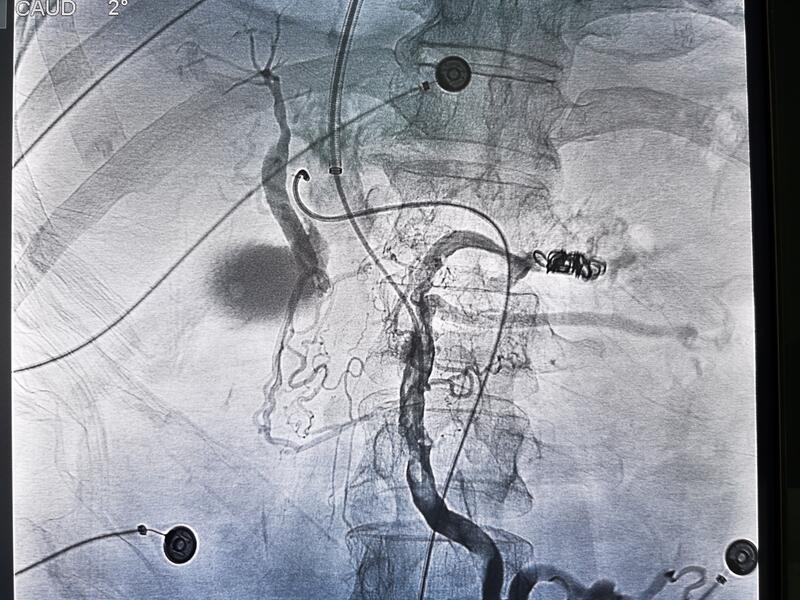
上消化道大出血是肝硬化并发症之一,病情凶险,6周内死亡率达1/5。目前治疗方式有: 药物、内镜治疗 外科断流或分流 微创介入断流(PTO)或分流(TIPS) 肝移植 各种治疗方式均有其适应证,TIPS作为一种微创手术方式已在临床上得到应用,因其手术难度相对较高,普及各级医疗机构有待时日。TIPS手术原理是将门静脉与肝静脉搭桥,降低门静脉压力,从而达到长期止血效果,即刻止血率达98%。在国内外己将TIPS作为肝移植前的首选治疗方式。 TIPS适应证: 需挽救生命的大出血 肝功能B级、C级患者 药物内镜治疗后仍有活动性出血 门脉血栓 顽固腹水 病例:男性患者,60岁,既往有脾切除病史,近半年反复消化道出血,此次出血量达2000mI,急查CT提示门门静脉和肠系膜上静脉全程血栓。 食管胃底静脉曲张
 付志刚 副主任医师 宜昌市中心人民医院 介入科1851人已读
付志刚 副主任医师 宜昌市中心人民医院 介入科1851人已读 - 精选 痔疮治疗也可以不开刀!
痔疮传统治疗是经肛管行外科切除手术,缺点在于病人难以接受此种手术方式,且痛苦大、恢复慢、并发症多。近年来兴起的经血管途径治疗痔疮广受欢迎,优势在于更加微创,无痛苦,术后恢复快,是未来痔疮治疗的新选择。介入医生是如何治疗痔疮的?答:是通过更小的创伤在血管内进行直肠上动脉分支的栓塞来达到治疗的效果,目前已得到英国NICE(2010)临床指南的推荐和美国结直肠外科医师协会(ASCRS)推荐。一致认为痔动脉阻断治疗痔疮的潜在好处是不用切除组织。首先介绍一下直肠上动脉的解剖:痔疮的责任血管直肠上动脉来自于肠系膜下动脉的分支,走形和分布都相对固定。首先应用该技术治疗痔疮的医生是法国VidalV医生,自2014年以来,他已经发表5篇痔疮栓塞治疗总结,他介绍这个技术适用于初发不愿意接受外科手术治疗、外科治疗术后复发、有严重凝血功能异常无法进行外科手术治疗的患者。效果如何?VidalV医生对一组痔疮患者作了一些临床研究,痔疮手术取得了100%的技术成功率,一个月后随访的临床成功率为72%(10/14),疗效不满意的患者中有2例又实施了补充栓塞,获得了满意的效果,绝大多数患者没有疼痛、缺血坏死等严重并发症(13/14)。总体来说痔疮栓塞手术简单、易行、安全、副作用少,而且价格便宜,病人痛苦少,是可以作为痔疮治疗的一个发展方向。VidalV医生病例:痔疮栓塞,对可能引起痔疮的直肠上动脉分支进行了栓塞。直肠镜检查提示痔疮明显萎缩。本院病例:男性患者,50岁,痔疮伴出血半月,行介入栓塞术后出血停止,痔疮萎缩。从国内外的一些病例来看,痔疮的介入治疗较传统治疗有明显的优势,如下:1.疗效确定:慢性出血和疼痛在术后全部消失,痔疮萎缩。2.创伤微小:只需股动脉穿刺,穿刺点不到2mm。3.安全无痛:不破坏肛门的结构,所以不会有任何的术后不适,更不会有感染出血的可能。4.恢复迅速:传统痔疮手术后最少要休息2周左右的时间。而介入手术,术后0-1天出院。
付志刚 副主任医师 宜昌市中心人民医院 介入科5236人已读 - 精选 内脏(肝、脾、肾等)动脉瘤的微创介入治疗
内脏动脉瘤常发生于肝、脾等内脏器官,主要累及脾动脉,其次是肝动脉和肠系膜上动脉。内脏动脉动脉瘤通常在体检时发现,偶有腹痛症状。其最大风险在于破裂出血,重者或处理不及时可导致死亡。内脏动脉的治疗方法:1、传统外科手术:适用于:①全身状况良好,手术风险小的病人。②估计手术较容易解剖出瘤体,结扎瘤体供血动脉。③瘤体位于动脉主干,栓塞后器官坏死,后果严重,如肠系膜上动脉动脉瘤。对于脾动脉瘤,可以采用脾切除+动脉瘤体切除;也可以保留脾脏,结扎瘤体近、远端脾动脉。对于肝动脉瘤,若瘤体位于肝总动脉,可结扎全部瘤体供血动脉,肝动脉循环由肠系膜上动脉替代;若瘤体位于肝外肝固有动脉,可切除瘤体,重建或不重建肝动脉循环。不重建肝动脉循环,有25%发生肝坏死。若瘤体位于肝实质内,可以采用肝叶切除或于肝门处结扎相应肝叶供血动脉。肠系膜上动脉瘤的手术治疗比较困难,由于局部解剖复杂,尤其在病变范围较广泛时,动脉重建术有一定难度,而且并发症多,疗效差。胃十二指肠动脉瘤和胰十二指肠动脉瘤,可应用动脉瘤切除术或动脉瘤近远端血管结扎术。由于外科手术创伤大、对患者手术耐受要求高,并且手术有较高的死亡率,血管内介入治疗有逐渐取代传统外科手术方法的趋势。2、血管内介入治疗:几年来新发展的一种治疗VAA的有效方法。随着介入放射学的发展,尤其是栓塞精确度的提高和覆膜支架的应用,几乎所有类型的VAA均能采用介入方法治疗,并取得满意的临床疗效。对于因手术创伤导致的假性动脉瘤,再次开腹手术难度与创伤大,而且难以明确出血部位及有效地控制出血,介入微创治疗更是首选手段。血管内介入治疗方法包括经导管栓塞术和覆膜支架植入术。原则上,若供血动脉血流阻断后其所供养组织、器官不会出现梗塞的动脉瘤,均可采用栓塞的治疗方法,如脾动脉瘤;而对于必须保持供血动脉血流通畅的动脉瘤,则适合覆膜支架植入或瘤囊填塞的办法,如肠系膜上动脉主干动脉瘤。实例患者男性,57岁,体检发现脾动脉瘤,大小约2.3CM。脾动脉造影可见脾动脉中段动脉瘤使用一枚覆膜支架完全隔绝巨大的动脉瘤复查CT可见动脉瘤完全隔绝,动脉瘤不显影6个月后复查,从CTA不同角度看,动脉瘤都被隔离开来,支架通畅
付志刚 副主任医师 宜昌市中心人民医院 介入科2617人已读 - 精选 肝癌不用开刀,介入微创疗效更好!
原发性肝癌是我国常见的恶性肿瘤之一。据20世纪90年代统计,我国肝癌的年死亡率为20.37/10万,在恶性肿瘤死亡顺位中占第2位,在城市中仅次于肺癌;农村中仅次于胃癌。由于血清甲胎蛋白(AFP)的临床应用和各种影像学技术的进步,特别是AFP和超声显像用于肝癌高危人群的监测,使肝癌能够在无症状和体征的亚临床期作出诊断。目前肝癌的治疗现状:既往传统的治疗肝癌的方法是首选手术切除,但不是所有的肝癌患者都适合手术。只有心肺功能较好,肝脏肿瘤较局限,没有转移条件的患者才适宜手术。加上我国肝癌患者多数有肝炎、肝硬化的病史,临床有 80%左右的患者因各种原因不能手术。故临床上大部分肝癌是采取外科手术以外的治疗方式,尤以介入治疗为主。介入治疗肝癌介入治疗符合当今提倡的精准治疗原则,是最常被采用的治疗手段,它包括经血管途径的化疗栓塞术(TACE术),经皮穿刺途径的物理消融术(微波消融、射频消融、冷冻消融)、化学消融术、纳米刀、125I粒子植入等治疗方法,几乎80%以上的肝癌采用介入治疗。肝癌介入治疗优点很多:1、疗效确切,治疗成功者可见到AFP迅速下降,肿块缩小,疼痛减轻等。2、机理科学:介入治疗局部药物浓度较全身化疗高达数十倍,而且阻断肿瘤血供,因此双管齐下疗效好,毒性较全身化疗小。3、操作简单易行,安全可靠。4、年老体弱及有某些疾病者也可进行,不须全麻,保持清醒。5、费用相对比较低。6、可以重复进行。7、对部分肝癌可缩小体积后作二期切除。8、可作为综合治疗晚期肿瘤重要手段之一。9、对小肝癌的消融治疗也可取得外科手术同等效果。肝癌介入治疗——微波消融术男性患者,52岁,肝左右也各一枚小肝癌(小于3cm),CT精确引导下行肝癌微波消融术,术前肝左右叶各见一枚肿瘤(片1),术中穿刺过程(片2/3),术后6个月复查,肿瘤完全坏死(片,4)。复查甲胎蛋白恢复正常。肝癌介入治疗—肝动脉化疗栓塞术(TACE)女性患者,32岁,肝左叶巨块型肝癌,DSA下行肝动脉化疗栓塞术(片1、2),经过5次TACE术,术前CT(片3),术后2年复查CT(片4)。CT对比肝左叶肿瘤缩小90%以上。女性患者,70岁,结节型肝癌,DSA下行3次肝癌TACE术(片1/2),术前(片3)及6月后复查CT提示肝癌完全消失(片4)肝癌介入治疗—125粒子植入术男性患者,37岁,肝癌合并门静脉癌栓及门静脉瘘,造成门静脉高压及肝内转移,首先采取DSA下肝癌栓塞治疗(片3),然后再CT引导下行门静脉癌栓粒子植入术(片1/2),术后3月复查DSA,造影可见门静脉癌栓得到控制,门静脉瘘消失(片4)。肝癌介入治疗—化学消融术(PEI)男性患者,49岁,肝癌TACE术后仍有残瘤存在(片1),AFP不降,CT引导下行化学消融术(片2),术后即刻复查残留肿瘤内充满药物(片3),6月后复查药物沉积较好,AFP阴性。肝癌介入治疗—射频消融术患者男性,67岁,肝右叶小肝癌,CT引导下行肝癌射频消融术,肿瘤完全消融,1年未复发,达到肝癌根治效果。肝癌介入治疗—化学消融联合粒子植入男性患者,61岁,肝癌合并淋巴结转移,腹痛,CT引导下行腹腔神经丛阻滞+粒子植入术,术后患者腹痛明显减轻,淋巴结转移得到控制。肝癌介入治疗—TACE联合靶向药物男性患者,58岁,肝癌合并肺广泛转移,在DSA下行肝癌TACE术(片1/2),术后稳定,肺部转移瘤行肺动脉灌注化疗联合分子靶向药物治疗28天后肿瘤明显缩小(片3/4)。
付志刚 副主任医师 宜昌市中心人民医院 介入科2900人已读 - 精选 肺癌治疗那里去?微创介入治疗新选择。
肺癌是目前危害人类健康的罪魁祸首,发病率高。目前肺癌常用的治疗方法有外科手术治疗及内科放化疗,前者创伤大,后者对患者往往就是摧枯拉朽般打击,患者多半难以接受。肺癌微创介入治疗是在CT或DSA大型设备监视下通过血管或经皮穿刺来完成整个手术,手术创口毫米级,是目前患者最易接受的治疗方案,包括血管介入治疗(支气管动脉化疗栓塞)、非血管介入治疗(射频消融、微波消融、冷冻消融、粒子植入等),其创伤小,可重复性强,效果不亚于内外科治疗,逐渐被广大患者接受。病例1:肺癌介入治疗—微波消融术。患者男性,67岁,右肺癌伴空洞形成,患者不愿意外科手术,CT引导下行肺癌微波消融术,3月后复查,肿瘤明显坏死。微波消融术后1月CT增强扫描复查情况,肿瘤80%坏死。病例2:肺癌介入治疗—支气管动脉化疗栓塞术。患者男性,49岁,右肺癌伴咯血,DSA引导下行肺癌供血动脉化疗栓塞术。病例3:肺癌介入治疗—125I粒子植入术 患者男性,58岁,体检发现左上肺癌,CT引导下行左肺癌穿刺并植入125I粒子(片1/2),1月后复查肿瘤消失(片3),1年后复查未见复发(片4)。
付志刚 副主任医师 宜昌市中心人民医院 介入科5392人已读 - 精选 下肢动脉闭塞症的微创介入治疗
随着社会日益老龄化和人民生活水平的不断提高,动脉硬化闭塞性疾病的发病率逐年增加。由动脉硬化导致的下肢缺血,表现为间歇性跛行、静息痛、肢端溃疡、坏疽等症状和体征,严重影响患者的生活质量,如不及时治疗,常
付志刚 副主任医师 宜昌市中心人民医院 介入科5727人已读 - 精选 主动脉夹层的微创介入治疗
主动脉动脉夹层是指由于内膜局部撕裂,受到强有力的血液冲击,内膜逐步剥离、扩展,在动脉内形成真、假两腔。从而导致一些列包括撕裂样疼痛的表现。主动脉是身体的主干血管,承受直接来自心脏跳动的压力,血流量巨大,出现内膜层撕裂,如果不进行恰当和及时的治疗,破裂的机会非常大,死亡率也非常高。 常见的致病因素:马凡综合症、先天性心血管畸形、主动脉中膜退行性变化、主动脉粥样硬化、主动脉炎性疾病等等。血流动力学改变时,也容易造成动脉壁的损伤。最为常见的原因是高血压,几乎所有的主动脉夹层患者都存在控制不良的高血压现象。换句话所,高血压的控制对于主动脉夹层的预防、治疗、预后有着全面的影响,是最基本和最不能忽视的治疗和预防手段。 目前医学上有两种主要的分类方法。最广泛应用的是1965年DeBakey教授等,提出的3型分类法。Ⅰ型:主动脉夹层累及范围自升主动脉到降主动脉甚至到腹主动脉。Ⅱ型:主动脉夹层累及范围仅限于升主动脉。Ⅲ型:主动脉夹层累及降主动脉,如向下未累及腹主动脉者为ⅢA型;向下累及腹主动脉者为ⅢB型。1970年,Stanford大学Daily教授等,提出了另一种主要依据近端内膜裂口位置的分类方法:Stanford A型:相当于DeBakeyⅠ型和Ⅱ型,Stanford B型:相当于DeBakeyⅢ型,(两种分型如下图)。主动脉夹层的治疗手段主要包括保守治疗、介入治疗和外科手术治疗。其中腔内介入修复技术成为目前主动脉夹层的主要治疗手段,微创介入治疗主要适用于B型。病例1:患者男性,65岁,因晕厥、剧烈胸痛急诊入院,CT检查提示主动脉夹层破裂出血,生命体征不稳定,立即在DSA手术室行腔内隔绝术,成功封闭主动脉破口,挽救生命。一周后CT复查,破口基本封闭,血肿被隔绝。病例2:患者男性,54岁,胸背部剧烈疼痛入院,MRA提示主动脉B型夹层,破裂口撕裂至左锁骨下动脉,在DSA手术室行腔内隔绝术+烟囱支架植入术,成功“排爆”。
付志刚 副主任医师 宜昌市中心人民医院 介入科3410人已读 - 精选 肝硬化消化道大出血怎么办?介入医生来帮忙。
经颈静脉肝内门腔静脉内支架分流术(TIPS术)是治疗门脉高压、上消化道出血的介入新疗法。它利用分流原理,通过一系列介入器材的使用,在肝实质内肝静脉与门静脉间建立起人工分流通道(球囊扩张+支架),从而降低门脉压力、减少或消除由于门脉高压所致的食道静脉曲张破裂出血、腹水等症状。随着新的技术及专用覆膜支架(VIATORR)的使用,分流道通畅率明显提高,从而提高患者的远期疗效。肝硬化合并消化道出血及腹水的治疗原则:对于未出血的患者采取1级药物预防,对于反复出血及顽固性腹水患者,或内镜止血失败的情况下,提倡择期和急诊TIPS术,提高患者生存率。适应证:TIPS适用于门脉高压、上消化道出血等。1.门静脉高压症伴胃食管静脉曲张破裂出血(含急性大出血)。2.反复发作性静脉曲张破裂出血且经内科治疗无效者。3.门静脉高压症致顽固性腹水。4.Budd-Chiari综合征。5.肝移植术前的过渡治疗。病例1:患者男性,肝硬化7年,反复消化道大出血,已行外科手术、内镜套扎手术多次,此次复查食管胃底静脉再度曲张,有再次大出血风险,在我院介入科行TIPS术(经颈静脉肝内门体分流术),术后门静脉压力明显降低,减轻了大出血风险。病例2:患者男性,62岁,肝硬化合并消化道大出血,急诊行TIPS术,术后患者出血停止,复查1年期间未复发。病例3:患者男性,51岁,肝硬化病史19年,腹胀合并大量顽固性腹水,内外科治疗无效,在我科行TIPS分流术后患者门静脉压力明显降低,一月左右,患者腹水基本消失。
付志刚 副主任医师 宜昌市中心人民医院 介入科3743人已读 - 精选 小肝癌微波消融术可达到根治性外科切除效果
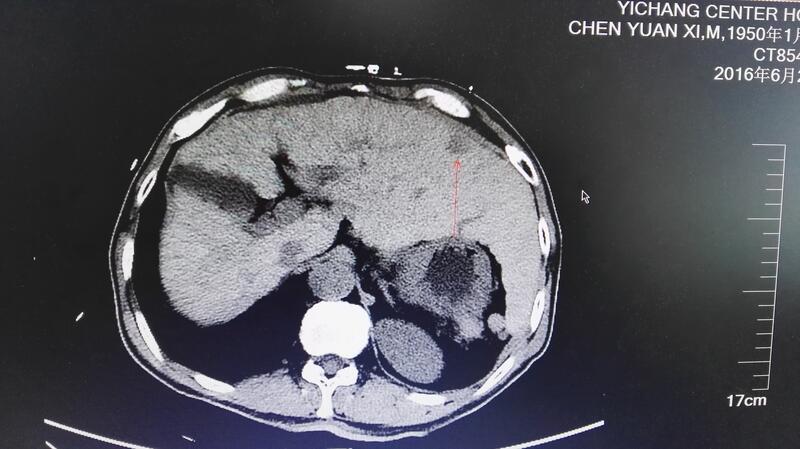
肝癌微波消融在临床应用越来越广泛,具有微创、疗效好等优点,是目前治疗小肝癌的一线治疗方法。
 付志刚 副主任医师 宜昌市中心人民医院 介入科3760人已读
付志刚 副主任医师 宜昌市中心人民医院 介入科3760人已读 - 精选 上、下消化道出血的介入治疗
DSA造影是明确上下消化道出血的金标准,通过栓塞治疗可控制消化道出血。
付志刚 副主任医师 宜昌市中心人民医院 介入科1484人已读





